Invisible, insidieux et ubiquitaire… Le risque biologique génère d’autant plus d’anxiété voire de panique qu’il est difficile à appréhender et intangible. Le 9 janvier dernier, les autorités chinoises ont annoncé que les cas de pneumonies qui s’étaient multipliés depuis le mois de décembre dans la ville de Wuhan étaient dus à un nouveau coronavirus. Cette déclaration a précédé de quelques jours la mort d’un premier patient en Chine, le 11 janvier, puis la détection d’un premier cas en dehors de Chine, en Thaïlande, le 13 janvier. Il a ensuite fallu attendre le 23 janvier pour que les autorités chinoises placent Wuhan en quarantaine, avant d’élargir celle-ci progressivement aux villes voisines, dans le cadre de la plus grande opération de mise en place d’un cordon sanitaire jamais organisée. Appelé initialement 2019 n-Cov, le nouveau virus a été renommé Covid-19 (Corona Virus Disease, apparu en 2019) par l’OMS le 11 février.
La Chine et la communauté internationale sont pleinement mobilisées pour tenter d’enrayer la propagation de la maladie et d’éviter que cette épidémie en Chine ne se transforme en véritable pandémie. Dans un contexte caractérisé par de nombreuses inconnues, l’enjeu pour les autorités sanitaires, en Chine comme à l’étranger, est d’informer de l’évolution de la crise sanitaire et de l’action gouvernementale en matière de prévention sans susciter ni panique ni désintérêt. Communiquer sur les incertitudes est un exercice difficile mais nécessaire. L’adhésion de la population est en effet essentielle à la mise en œuvre d’une réponse efficace dans la perspective d’une situation sanitaire exceptionnelle.
Une urgence de santé publique de portée internationale
L’OMS a été alertée dès le 31 décembre 2019 d’une série de cas de pneumonie d’origine inconnue dans la ville de Wuhan. D’après les informations transmises par les autorités chinoises, l’apparition des symptômes chez les premiers cas confirmés remonte au 8 décembre. Après quelques atermoiements, l’OMS a finalement déclaré que l’épidémie causée par le nouveau coronavirus (Covid-19) constituait une urgence de santé publique de portée internationale (USPPI), à l’issue de la deuxième réunion de son Comité d’urgence convoquée par le Directeur général de l’Organisation au titre du Règlement sanitaire international (2005), le 30 janvier 2020.
D’après le Règlement sanitaire international (2005), l’USPPI « s’entend d’un événement extraordinaire dont il est déterminé qu’il constitue un risque pour la santé publique dans d’autres États en raison du risque international de propagation de maladies et qu’il peut requérir une action internationale coordonnée ». Elle a été créée après l’épidémie de syndrome respiratoire aigu sévère (SRAS) de 2002-2003, première maladie transmissible émergente grave de ce siècle. L’OMS avait alors déclenché une alerte mondiale le 12 mars 2003 et les mesures adoptées avaient permis d’endiguer la propagation de la maladie qui a causé plus de 8 000 cas de contamination et près de 800 décès en 2003. Depuis sa création, l’USPPI n’a été déclenchée qu’à cinq reprises auparavant – pour la pandémie de grippe H1N1 en juin 2009 et les épidémies de polio en mai 2014, de maladie à virus Ebola en Afrique de l’Ouest en août 2014, de maladie à virus Zika en février 2016 et de maladie à virus Ebola en République démocratique du Congo en juillet 2019.
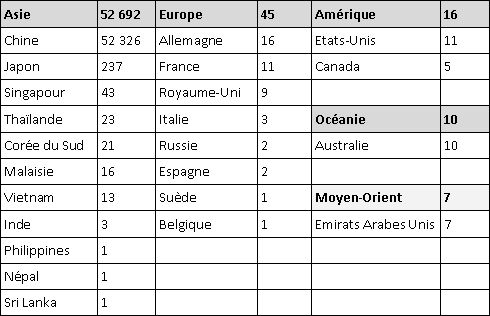
Notons qu’au 13 février 2020, des cas ont été détectés dans 25 pays. Si peu de cas ont été détectés dans les pays en développement, pays dont les systèmes de santé sont moins adaptés pour faire face au risque épidémiologique, cela ne signifie pas nécessairement qu’il n’y a pas de cas réel mais que ceux-ci n’ont pas forcément (encore) été détectés.
L’OMS, entre enjeux de santé publique et contraintes politiques
Avant même cette crise sanitaire en Chine, l’OMS a été critiquée sur son manque de réactivité et sa gestion de l’épidémie de maladie à virus Ebola en Afrique de l’Ouest (2014-2015). Un Groupe consultatif sur la réforme de l’action de l’OMS en cas de flambées épidémiques et de situations d’urgence ayant des conséquences sanitaires et humanitaires avait alors été mis en place. Dans leur rapport, les experts indépendants précisaient que le groupe « ne [comprenait] toujours pas pourquoi des avertissements précoces lancés de mai à juin 2014 n’ont pas abouti à une réponse adéquate et sérieuse ». Le rapport décrivait une organisation « bureaucratique », qui avait misé sur « l’espoir que la crise aurait pu être gérée grâce à de la bonne diplomatie ». Préoccupations économiques et politiques nationales ont, pour les experts, retardé la déclaration d’urgence sanitaire, notamment en raison de l’hésitation des représentants de l’OMS à lancer l’alerte pour éviter de contrarier des gouvernements locaux qui auraient pu percevoir cette démarche comme un « acte hostile ».
Prenant en compte les enseignements de la crise et les critiques ayant visé l’OMS, une réforme de l’action de l’OMS lors de flambées et de situations d’urgence ayant des conséquences sanitaires et humanitaires a été engagée. Le DG de l’époque, Margaret Chan, avait ainsi annoncé vouloir créer un nouveau programme d’intervention et de gestion des situations d’urgence humanitaire devant allier vitesse, polyvalence et rapidité d’impact. En 2020, les hésitations qui ont précédé la déclaration de l’USPPI pour ce nouveau coronavirus montrent bel et bien que les préoccupations politiques entravent encore l’action de l’Organisation. Des divergences lors de la première réunion ont dans un premier temps conduit le Comité d’urgence à déclarer que la situation ne constituait pas une urgence. La propagation de la maladie à de nouveaux pays et l’augmentation du nombre de cas l’ont par la suite obligé à revoir cette positionOMS, Déclaration sur la deuxième réunion du Comité d’urgence du Règlement sanitaire international (2005) concernant la flambée de nouveau coronavirus 2019 (Covid-19) tenue le 13 janvier 2020.. La Chine a en effet initialement pu faire pression pour empêcher cette déclarationPaul Benkimoun, « Coronavirus : comment la Chine a fait pression sur l’OMS », Le Monde, 29 janvier 2020..
Un poids de la Chine accru sur la gouvernance mondiale de santé
La question de l’influence de la Chine à l’OMS a été posée à de nombreuses reprises au début du mois de février. Pékin avait évidemment un intérêt politique fort à retarder au maximum la déclaration d’une USPPI afin de gagner du temps. Rappelons que la première réunion du Comité des experts de l’OMS a eu lieu quelques heures avant la mise en quarantaine de la ville de Wuhan le 23 janvier. Mettre en scène une mobilisation totale sur son territoire visant à limiter la propagation en Chine et à l’étranger, a pour objectif de présenter la Chine comme une puissance internationale responsable, en opposition aux critiques internationales de la gestion chinoise suite à la crise du SRAS. Plusieurs éléments permettent de soutenir cet argument, notamment les déclarations initiales maladroites du DG de l’OMS, le Dr. Tedros Adhanom Ghebreyesus, qui semblaient reprendre les éléments de langage de la diplomatie chinoise. Notons que l’ancien ministre des Affaires étrangères (2012-2016) et ministre de la Santé (2005-2012) de l’Ethiopie avait été élu à l’été 2017 en partie grâce à la mobilisation des pays en développement largement soutenus par la Chine face au Britannique David Nabarro et la Pakistanaise Sania Nishtar.
Cette influence chinoise au sein des organisations internationales est due, entre autres, au poids politique du pays sur la scène internationale, à sa contribution financière importante au budget général de l’ONU, qui fait du pays le deuxième contributeur derrière les Etats-Unis et devant le Japon, mais aussi à la nomination de nombreux diplomates chinois à des postes clés, à l’instar de Qu Dongyu, élu à la tête de l’Organisation des Nations unies pour l’alimentation et l’agriculture, la FAO, en juin 2019. Cependant, il convient d’ajouter que la Chine considère les questions sanitaires comme des questions particulièrement prioritaires depuis plusieurs années, et cette volonté marquée de peser sur les décisions de l’OMS n’est donc en rien inattendue. Cette priorisation découle non seulement d’impératifs nationaux (assurer la sécurité et la protection de la population chinoise, ce qui est un facteur de légitimation pour le régime), mais aussi d’impératifs internationaux (utiliser la question de la gouvernance mondiale de la santé afin de se rapprocher de ses partenaires, notamment dans les pays en développement). Notons par exemple qu’en 2017, année de l’élection du Dr. Tedros, la Chine a signé un protocole d’accord avec l’OMS pour la coopération sur l’initiative « One Belt, One Road », a ouvert le Global Health Drug Discovery Institute au sein de l’Université Tsinghua de Pékin en partenariat avec la Fondation Gates, a présidé une conférence sino-africaine des ministres de la Santé, ou encore a accueilli une réunion des ministres de la Santé du BRICS (Brésil, Russie, Inde, Chine et Afrique du Sud)Yanzhong Huang, « Tedros, Taiwan, and Trump: What They Tell Us About China’s Growing Clout in Global Health », CFR, 7 juin 2017..
Un nouveau coronavirus et de nombreuses inconnues
Le nouveau coronavirus a entraîné un nombre de décès plus élevé en quelques semaines que le SRAS n’en avait fait en quelques mois. Il semble pour le moment moins létal mais se propage plus rapidementLe taux de létalité est le rapport du nombre de décès sur le nombre de personnes infectées.. Deux autres coronavirus (SRAS-Cov et MERS-Cov), auparavant inconnus, avaient déjà été à l’origine d’épidémies mortelles au cours du XXIème siècle. Dans la grande majorité des cas, les coronavirus n’entraînent que des symptômes bénins chez l’être humain, avec des rhumes et des symptômes grippaux. S’agissant de ce nouveau coronavirus, de nombreuses incertitudes subsistent à ce stade, incluant la chaîne de transmission et le réservoir animal, la durée d’incubation et la contagiosité, la sévérité de la maladie, le tableau clinique, ainsi que la persistance dans l’environnementhttps://www.pasteur.fr/fr/centre-medical/fiches-maladies/coronavirus-wu….
En cas de transmission interhumaine, le virus se transmet d’homme à homme par voie aérienne, vraisemblablement par des gouttelettes de salive. D’autres modes de transmission sont probablement possibles, par les matières fécales, materno-fœtale ou par contactZhuang Pinghui, « Coronavirus : Scientists Identify Possible New Mode of Transmission in Human Faeces », South Morning China Post, 30 janvier 2020.. L’augmentation du nombre de personnes infectées n’ayant apparemment pas été en contact avec des animaux et la dynamique de diffusion de la maladie ont montré que la transmission interhumaine se développait rapidement en Chine. D’après les résultats de travaux financés entre autres par le ministère des Sciences et des Technologies chinois, il y aurait des cas de transmission interhumaine entre personnes ayant eu des contacts rapprochés (personnes-contact) depuis la mi-décembre 2019Qun Li et al., « Early Transmission Dynamics in Wuhan, China, of Novel Coronavirus-infected Pneumonia », The New England Journal of Medicine, 29 janvier 2020.. Des cas de transmission interhumaine ont également été observés hors de Chine à partir de janvier.
Par extrapolation à partir des caractéristiques connues pour d’autres coronavirus, celui-ci pourrait en effet survivre jusqu’à neuf jours à température ambiante, sur des surfaces inertes comme le plastique, le métal ou le verre (par comparaison, le virus de l’influenza (grippe) survit seulement jusqu’à 48h). Les coronavirus sont inactivés en 1 minute par l’eau de Javel à 0,1 %, l’éthanol à 70 % ou le peroxyde d’oxygène à 0,5 %.Günter Kampf, « Persistence of Coronaviruses on Inanimate Surfaces and its Inactivation with Biocidal Agents », Journal of Hospital Infection, 6 février 2020. Ces considérations sont primordiales afin de mettre en place des protocoles de désinfection permettant de lutter contre la propagation de la maladie, notamment et en premier lieu en milieu hospitalier.
Il semble qu’il y ait des cas asymptomatiques (identifiés lors du suivi des personnes ayant eu des personnes-contact) et modérés. Le virus pourrait circuler depuis un certain temps sans avoir été détecté, dans une période où les maladies hivernales avec des symptômes similaires circulent largement. En outre, les patients pourraient être contagieux dès la phase d’incubation, donc avant de présenter des symptômesCamilla Rothe et al., « Transmission of Covid-19 Infection from an Asymptomatic Contact in Germany (Correspondence) », NEJM, 30 janvier 2020.. Ces considérations pourraient conduire à devoir réévaluer les dynamiques de propagation et le taux de létalité, et donc les mesures de prévention.
A l’heure actuelle, compte tenu des incertitudes majeures qui subsistent, il est difficile de prévoir l’évolution de la propagation de la maladieLe collectif de recherche du Center for Systems Science and Engineering (CSSE) de l’Université Johns Hopkins, aux Etats-Unis, a mis en ligne un outil permettant de suivre la propagation de la maladie quasiment en temps réel, en se fondant sur les données transmises par l’OMS, l’European Centre for Disease Prevention and Control (ECDC), les Centers for Disease Control and Prevention (CDC), la National Health Commission of the People’s Republic of China et DXY (réseau social rassemblant plus de 2 millions de praticiens chinois).https://www.gisaid.org/epiflu-applications/global-cases-betacov/. Plaidant une erreur de formulation, l’OMS a modifié son évaluation de la menace, la qualifiant d’élevée à l’international. Ajoutant à la confusion, une partie des documents diffusés indiquaient en effet que le risque était « très élevé en Chine, élevé au niveau régional et modéré au niveau international ». Soulignant qu’un nombre croissant de personnes atteintes n’est jamais allé en Chine, le Directeur général de l’Organisation a par ailleurs exhorté le 9 février les Etats à intensifier leur préparation au cas où les quelque 40 000 cas confirmés ne seraient que « la partie émergée de l’iceberg »« Coronavirus Cases out of China may be ‘Tip of the Iceberg’: WHO », Reuters, 10 février 2020..
Le SRAS, entre similarités et divergences
Les similitudes entre le SRAS et la nouvelle maladie sont évidentes : une épidémie qui a démarré en Chine au niveau d’un marché aux animaux vivants, qu’on dénomme en Chine marché humide, impliquant un agent causal de la famille des coronavirus qui n’avait jamais été identifié auparavant et un réservoir animal qui serait la chauve-souris (bien qu’il n’ait pas été formellement identifié à ce stade). Mais il y a également des différences significatives et la comparaison n’est donc que partiellement pertinente.
Le SRAS était globalement considéré comme modérément transmissible, avec toutefois de grandes disparités. Quelques cas ont en effet été à l’origine de nombreux cas secondaires, mettant en lumière la notion de super-contaminateurs (super spreaders). La probabilité que des personnes infectées en contaminent d’autres n’est donc pas égale au sein d’une même population. Une minorité de personnes infectées seraient ainsi à l’origine de la majorité des contaminations. De nombreux facteurs interviendraient comme par exemple la charge virale au moment de la contamination, la co-infection avec un autre agent pathogène ou les transferts entre hôpitaux. De tels patients ont été identifiés dans d’autres épidémies, y compris celle causée par le MERScov. Même s’il s’agissait de conditions particulières (puisque le patient a subi une opération), un premier cas a suscité plus particulièrement l’attention. Un patient hospitalisé en chirurgie à l’Hôpital universitaire Zhongnan à Wuhan a contaminé quatorze professionnels de santé, laissant présager l’existence de ce phénomène pour cette épidémie. Notons que le terme chinois pour qualifier ces super-contaminateurs se traduit par « princes du poison » ou duwang (毒王). Encore plus préoccupant, un homme d’affaires britannique qui aurait été infecté à l’occasion d’un congrès à Singapour pourrait avoir transmis la maladie à au moins onze personnes lors de son séjour dans une station de ski des Alpes françaises. Le risque qu’il y ait des super-propagateurs parmi les personnes touchées par le nouveau coronavirus est donc pris très au sérieux.
Le taux de mortalité pour le SRAS a atteint presque 10 %. Celui du coronavirus a été dans un premier temps évalué à environ 2 %. Une sous-estimation du nombre de personnes asymptomatiques et non détectées peut cependant conduire à une évaluation erronée. Dans un rapport diffusé le 10 février, des chercheurs de l’Imperial College London, désigné centre collaborateur de l’OMS pour la modélisation des maladies infectieuses, ont ainsi estimé qu’il serait plutôt de 1 %Ilaria Dorigatti, Lucy Okell et al., « Report 4: Severity of 2019-novel Coronavirus (nCoV) ». https://www.imperial.ac.uk/media/imperial-college/medicine/sph/ide/gida…. Il convient également de souligner les fortes disparités en Chine, selon les territoires et les statistiques accessibles, des taux de mortalité. Au 12 février, le taux de mortalité atteignait 4,2 % à Wuhan mais 0,3 % en Chine hors de la province du Hubei, dont Wuhan est la capitale.
Un creuset d’émergence de maladies infectieuses
Au cours des dernières décennies, la Chine et le Sud-Est asiatique ont régulièrement été le théâtre d’émergences virales aux conséquences internationales, en particulier de zoonoses. La grippe asiatique (H2N2) à l’origine de la pandémie de 1957-1958 a ainsi été identifiée pour la première fois dans la province chinoise de Guizhou. La pandémie de 1968-1969 a démarré à Hong-Kong. Plus récemment, le SRAS est apparu en Chine en 2002, dans la province du Guangdong, avant de se répandre au niveau international, et l’origine de la transmission humaine du virus H7N9 a été identifiée dans la région de Shanghai.
La densité de population et les contacts avec les animaux sont des facteurs importants. Les marchés humides dans le Sud de la Chine, qui rassemblent dans un même lieu des espèces sauvages d’écosystème divers, ce qui par ailleurs est une pratique normalement interdite en Chine, favorisent non seulement la transmission inter espèces mais aussi le passage de virus de leur hôte animal à l’homme. Dans ce contexte, prévenir efficacement de nouvelles émergences virales implique de limiter les risques de transmission entre les animaux et les hommes. Il convient de repenser plus largement en Chine l’existence même de ce type de marchés et de renforcer les mesures de lutte contre les ventes illicites.
Plus un virus circule, plus des mutations génétiques sont susceptibles de survenir, avec le risque qu’il acquière la capacité à passer d’un homme à un autre. Les mutations et donc la diffusion de la maladie sont impossibles à prévoir. S’agissant du nouveau Coronavirus, la comparaison d’une vingtaine de séquences du génome réalisées dans différents pays montre qu’elles sont proches, indiquant que le virus n’aurait pas eu besoin de muter pour pouvoir se propager« L’Institut Pasteur séquence le génome complet du coronavirus de Wuhan, 2019-nCoV », Communiqué de presse, 30 janvier 2020..
La zone où les premiers cas de maladie à Covid-19 ont été détectés était propice à l’émergence et à la propagation de maladies infectieuses respiratoires. L’origine de l’infection n’a pas été formellement identifiée, mais un lien avec le Huanan South China Seafood Market a pu être établi pour la majorité des premiers cas identifiés. Il a été fermé et désinfecté dès le 1er janvier 2020. Wuhan est par ailleurs une ville densément peuplée de 11 millions d’habitants, cinq fois plus grande que Londres, et un pôle économique important qui attire des millions de travailleurs migrants des provinces continentales aux alentours. Située sur la rive du fleuve Yangtze, Wuhan est une plaque tournante du transport, notamment ferroviaire, dans un pays où les infrastructures de transport se sont considérablement développées depuis 2003 : le trafic aérien a été multiplié par 8 et le pays a construit plus de 30 000 kilomètres de voies ferrés à grande vitesse, soit deux tiers du réseau mondial, en l’espace d’une douzaine d’années, faisant par ailleurs de Wuhan le point d’intersection de l’axe Pékin-Canton et Shanghai-Chengdu. Enfin, la période était défavorable, les vacances du Nouvel An lunaire entraînant traditionnellement des flux de populations de grande ampleur. Le maire de la ville estimait quelques jours après l’imposition de la quarantaine que quelque 5 millions de personnes avaient quitté la ville les semaines précédentes. L’exploitation par Associated Press des données de localisation de Baidu indique que, dans les deux semaines précédant la quarantaine, près de 70 % des trajets ont été réalisés au sein de la province du Hubei« 5 million Left Wuhan before Quarantine – Where did they Go? », AP, 9 février 2020., ce qui expliquerait que près de 75 % des cas déclarés en Chine le soient dans cette province.
Dans ce contexte, il est important d’arriver à identifier quel animal pourrait avoir été l’hôte intermédiaire ayant favorisé le passage à l’homme pour mettre en place des mesures préventives adaptées. Après le serpent, soupçonné dans un premier temps mais vite écarté du fait d’erreurs manifestes dans la publication scientifique ayant produit cette hypothèse, le pangolin fait désormais figure de possible chaînon manquant entre la chauve-souris et l’homme, d’après un communiqué de l’Université agricole de Chine du Sud, non étayé scientifiquement« Pangolin Identified as Potential Link for Coronavirus Spread », AFP, 7 février 2020.. La découverte de l’implication, dans la transmission du SRAS, de la civette palmiste masquée, petit mammifère dont la viande est consommée en Chine, avait conduit à l’interdiction d’en consommer, ce qui a contribué à lutter contre la diffusion de la maladie.
Pour mémoire, il a fallu des années d’enquête pour que des chercheurs de l’Institut de virologie de Wuhan réussissent à déterminer l’origine du SRAS – dans une grotte de la province du Yunnan où cohabitaient de nombreuses espèces de chauves-souris rhinolophes hébergeant des souches virales spécifiques. Le virus du SRAS résulterait de la combinaison de certaines d’entre ellesBen Hu, Lei-Ping Zeng, Xing-Lou Yang et al., « Discovery of a Rich Gene Pool of Bat SARS-related Coronaviruses Provides New Insights into the Origins of SARS Coronavirus », PLOS Pathogens, 2017;13(11):e1006698.. Les scientifiques n’ont cependant pas pu élucider comment ce virus avait pu être retrouvé à près de 1 500 kilomètres du lieu d’origine sans que des cas ne soient retrouvés entre les deux zones.
Depuis le SRAS, un renforcement du dispositif de santé publique chinois et une évolution des politiques
L’épisode du SRAS a marqué un tournant dans la politique chinoise en matière de gestion des épidémies de maladies infectieuses, déjà manifeste à l’occasion de la prise en compte de l’émergence du virus H7N9 en 2013F.C. Goldizen, « From SARS to Avian Influenza: The Role of International Factors in China’s Approach to Infectious Disease Control », Annals of Global Health, 2016 ; 82(1):180-188.. Il y a surtout un renforcement du système de santé publique, en particulier en matière de recherche, de veille sanitaire et de réponse. Des investissements ont été consentis pour améliorer la formation et renforcer les capacités de détection, diagnostic, prévention et réponse. Dans ce contexte, le gouvernement chinois a soutenu le renforcement du Chinese Centre for Disease Control and Prevention, créé en janvier 2002 à Pékin, et de ses déclinaisons provincialesJing Peng et al., « Public Health in China: The Shanghai CDC Perspective », American Journal of Public Health, 2003 ; 93(12):1991-1993.Sirenda Vong, Michael O’Leary, Zijan Feng, « Early Response to the Emergence of Influenza A(H7N9) Virus in Humans in China: the Central Role of Prompt Information Sharing and Public Communication », Bulletin of the World Health Organization, 2014 ; 92:303-308.. S’agissant du dispositif de veille sanitaire, l’accent a été mis en particulier sur les maladies respiratoires graves et sur le développement d’un réseau national de surveillance de la grippe. Un système national de déclaration en ligne des maladies a été établi, le China Information System for Disease Control and Prevention, remplaçant un système obsolète qui avait entravé la collecte d’informationsWuchun Cao, Liqun Fang, Dan Xiao, « What we have Learnt from the SARS Epidemics in Mainland China? », Global Health Journal, 2019 ; 3(3):55-59.. Il y a également eu un renforcement du cadre juridique, avec l’adoption en 2003 des Regulations on Preparedness for and Response to Emergent Public Health Hazards, et la révision, en 2004, de la Law of the People’s Republic of China on Prevention and Treatment of Infectious Diseases« Regulations on Preparedness for and Response to Emergent Public Health Hazards », www.chinadaily.com, 18 juin 2014.Law of the People's Republic of China on Prevention and Treatment of Infectious Diseases, 5 mars 2019..
Immédiatement après la crise du SRAS, le risque important d’émergence de nouveaux virus pouvant représenter une menace pandémique dans cette région a conduit à y développer des infrastructures de recherche pouvant être mobilisées en cas de crise et permettant d’étudier ces microorganismes hautement pathogènes dans le respect des bonnes pratiques de sécurité biologiqueEn avril 2004, la manipulation du virus responsable du SRAS dans des conditions inadaptées et sans respect des procédures avait conduit à l’infection de deux chercheurs du laboratoire de l’Institute of Viral Disease Control and Prevention du China CDC.. Deux entités ont par exemple été créées dans le cadre de l’accord intergouvernemental de 2004 sur la coopération franco-chinoise pour la prévention et la lutte contre les maladies infectieuses émergentes et ré-émergentes. Premier institut international relevant de l’Académie des sciences de Chine (CAS), l’Institut Pasteur Shanghai (IPS), institution publique de droit chinois, a ainsi été fondé en 2004 en partenariat par la CAS, l’Institut Pasteur et le gouvernement municipal de Shanghaihttp://english.shanghaipasteur.cas.cn/Home2016/. Le laboratoire de niveau 4 de Wuhan a quant à lui été inauguré en 2018.
Alors que le système de recherche était fragmenté au moment du SRAS, la communauté scientifique chinoise a pu, pour le Covid-19, se mobiliser très rapidement et apporter des informations essentielles pour la mise en œuvre de la réponse, par exemple s’agissant du séquençage du génome ou de l’analyse des données cliniques ou virologiquesRichard Horton, « Offline: 2019-nCoV Outbreak—Early Lessons », The Lancet, 2020 ; 395:322.. Un consortium dirigé par des scientifiques chinois a rapidement mis en ligne, dès le 12 janvier, la séquence complète du génome du coronavirus retrouvé dans les échantillons des premiers patientshttp://virological.org/t/novel-2019-coronavirus-genome/319/1. Le consortium comprend des chercheurs rattachés au Shanghai Public Health Clinical Center and School of Public Health, à l’Hôpital central de Wuhan, à la Huazhong University of Science and Technology, au National Institute for Communicable Disease Control and Prevention, au China CDC, au Wuhan CDC, et à l’Université de Sydney (Australie).. Cette séquence est en effet indispensable à la mise au point de tests diagnostiques spécifiques.
Contrairement à ce qui s’était passé pour le SRAS, où quatre mois avaient été perdus et où les autorités avaient rejeté toute assistance internationale, la Chine ne semble pas avoir tenté de dissimuler complètement la crise et a vite alerté l’OMS. Pour autant, il subsiste des interrogations sur le niveau de transparence des autorités chinoises, notamment au niveau local. Les médecins chinois qui ont les premiers alerté de la menace représentée par ce nouveau coronavirus fin décembre, notamment le médecin Li Wenliang, ont en effet dans un premier temps été arrêtés au motif que la diffusion de rumeurs déstabilisait l’ordre social. Notons que plus largement, le « retard à l’allumage » a malheureusement contribué à ralentir la mise en œuvre des mesures nécessaires pour protéger les populations, et in fine à permettre au virus de se propager, y compris hors du pays. Il existe par ailleurs toujours de fortes suspicions quant à l’exactitude des chiffres officiels diffusés et le nombre réel de victimes du coronavirus en Chine pourrait être bien supérieur. Quelles que puissent en être les raisons, notamment un aspect technique relatif à la différence entre cas réels et cas détectés, ces imprécisions peuvent avoir une incidence en termes d’évaluation du risque et de réponse, puisqu’elles peuvent entre autres affecter l’analyse des dynamiques de propagation ou l’évaluation de la létalité de la maladie.
Une censure chinoise mise en lumière par le cas du médecin Li Wenliang
Le décès du médecin Li Wenliang, jeune ophtalmologue de 33 ans, annoncé le vendredi 7 février n’avait clairement pas été anticipé par les autorités chinoises lorsqu’elles ont décidé de médiatiser son retour en grâce en janvier, permettant au passage de rejeter la responsabilité sur les autorités locales qui l’avaient initialement forcé à se taire. Ce décès est un révélateur des problèmes de gouvernance et des conséquences néfastes de la censure en Chine. Le « maintien de la stabilité » est une des priorités du régime chinois, et cela le conduit entre autres à contrôler de façon étroite le flux d’informations disponibles. A cet égard, les outils à la disposition du régime sont d’au moins deux ordres : la création de contenus par les médias officiels et la suppression de contenus par la censure. Ce décès a eu d’autant plus impact auprès de la population chinoise en ce qu’il concerne un personnel de santé, ce alors même que ces femmes et hommes sont présentés par les médias d’Etat, à juste titre, comme les soldats au front de cette guerre contre l’épidémie.
Un fort mécontentement s’est donc exprimé sur les réseaux sociaux en Chine, de nombreuses personnes à l’étranger parlant de phénomène sans précédent. Notons qu’il ne faut pas considérer que les Chinois ne peuvent jamais exprimer leur mécontentement. Des dizaines de milliers de manifestations physiques ont lieu en Chine chaque année. De la même façon, le mécontentement s’exprime régulièrement sur les réseaux sociaux suite à des incidents majeurs, comme le déraillement d’un train à Wenzhou en 2011 ou les nombreux scandales alimentaires.
Mais il y a évidemment une ligne rouge, ne pas critiquer le système politique, et donc ne pas remettre en cause la légitimité du Parti et des autorités centrales. Le mécontentement est ainsi généralement dirigé vers les autorités locales.
Dans le cas du décès du médecin Li, la colère et l’émotion se combinent à une crise sanitaire sans précédent. La propagande chinoise ayant elle-même médiatisé le sort du médecin, il lui était donc impossible de censurer les réseaux sociaux complètement. Elle n’a en conséquence pas eu d’autre choix que de laisser une forme d’expression se manifester sur les réseaux, tant que celle-ci ne remettait pas en cause la gestion globale de la crise par les autorités centrales. L’objectif des censeurs est ainsi de canaliser l’expression de ce mécontentement plus que de l’empêcher totalement. Les réseaux sociaux ont par ailleurs une fonction essentielle en ce moment pour des dizaines de millions de personnes confinées chez elle.
Enfin, notons que l’annonce de l’ouverture d’une enquête par le Comité pour l’inspection disciplinaire du Parti lui permet de montrer qu’il prend la mesure de ce décès et va chercher à punir des responsables, notamment pour limiter le mécontentement populaire. On a déjà appris que le secrétaire de la branche du Parti et le directeur de la Commission provinciale de la santé du Hubei avaient été limogés et qu’ils étaient remplacés par Wang Hesheng, actuel directeur adjoint de la Commission nationale de la santé et récemment nommé secrétaire provincial du Parti dans le Hubei. De même, les Secrétaires de la province du Hubei et de la ville de Wuhan ont été limogés et remplacés par des cadres proches de Xi Jinping. La stratégie de Pékin semble donc être de circonscrire la crise dans l’espace, dans le Hubei, et dans le temps, de courte durée, afin de rassurer sa population et la communauté internationale tout en limitant la contagion au secteur économique, notamment en cherchant à conserver la confiance des marchés.
L’évacuation des ressortissants, une problématique à part entière
Confrontés à la situation des expatriés, un certain nombre de pays ont organisé le rapatriement de leurs ressortissants. Cette problématique avait déjà été identifiée comme un point sensible lors de l’épidémie de maladie à virus Ebola en Afrique de l’Ouest et des réflexions avaient été engagées à ce sujet. Il n’y avait cependant pas eu d’évacuations comme celles qui ont été organisées pour rapatrier par avion une partie des ressortissants étrangers. Outre la dimension logistique, le risque de contamination de personnes non affectées confinées pendant des heures dans un aéronef avec des personnes susceptibles de l’être doit être pris en compte. Plus globalement, il est indispensable de mettre en œuvre des mesures de prévention strictes en vue d’empêcher l’introduction du virus sur le territoire national à l’occasion de ces rapatriements. Se pose également de façon plus générale la question de la protection des ressortissants à l’étranger et de la communication des autorités françaises à leur égard. En effet, la communication du ministère des Affaires étrangères ne semble pas avoir toujours été des plus lisibles, une recommandation le 4 février de quitter le territoire chinois ayant été démentie le lendemain avant d’être de nouveau communiquée. Notons qu’au 12 février, il était recommandé :
- aux voyageurs, de reporter tout déplacement vers la Chine ne revêtant pas un caractère essentiel,
- aux Français qui n’ont pas de raisons essentielles de rentrer en Chine de se tenir éloignés momentanément du pays et de différer leur retour,
- aux Français qui le peuvent d’envisager d’interrompre temporairement leur séjour en Chine, en attendant l’amélioration des conditions locales.
Une mesure de prévention très ancienne : la quarantaine
En Chine, des villes entières ont été placées en quarantaine, avec la mise en place d’un cordon sanitaire et de contrôles pour surveiller les entrées et sorties des zones concernées. Etant donné les flux de voyageurs dans les semaines précédentes, la question de savoir si la quarantaine a été imposée suffisamment rapidement pour permettre d’enrayer la progression peut en particulier être posée. Plus globalement, des mesures comme l’isolement des patients et le triage des passagers à la descente des avions qui avaient permis de contrôler la propagation du SRAS risquent d’être moins efficaces si une partie des personnes infectées peuvent être asymptomatiques et transmettre la maladie avant de développer les symptômes.
L’ampleur sans précédent de cette quarantaine et les moyens utilisés pour la mettre en œuvre posent non seulement la question du respect des droits de l’homme et de l’adéquation par rapport aux recommandations du Règlement sanitaire international (2005), mais aussi celle de la confiance des populations par rapport aux autorités et donc de son impact non seulement sur la réponse à la crise sanitaire actuelle et à plus long terme sur le déroulement de crises qui pourraient résulter de nouvelles émergences. Les enseignements de crises passées, en particulier Ebola, montrent que la défiance peut accroître le risque que des personnes potentiellement infectées, y compris des expatriés qui voudraient rejoindre leur pays d’origine, cherchent à fuir la zone de quarantaine ou à dissimuler les symptômes de la maladie.
Etant donné les enjeux de santé publique, la quarantaine fait également partie de l’arsenal de mesures pouvant être mises en œuvre en France. Le Code de la Santé publique permet aux autorités d’imposer des mesures d’isolement ou de quarantaine afin de lutter contre la propagation internationale des maladies, en accord avec le Règlement sanitaire international (2005). L’article L3115-10 dispose en effet que « le représentant de l’Etat peut prendre, par arrêté motivé, toute mesure individuelle permettant de lutter contre la propagation internationale des maladies, notamment l’isolement ou la mise en quarantaine de personnes atteintes d’une infection contagieuse ou susceptibles d’être atteintes d’une telle infection, sur proposition du directeur général de l’agence régionale de santé. Il en informe sans délai le procureur de la République. […]»Ordonnance n° 2017-44 du 19 janvier 2017 relative à la mise en œuvre du Règlement sanitaire international de 2005. Un décret en Conseil d’Etat détermine les conditions dans lesquelles le représentant de l’Etat peut recourir à de telles mesures, notamment au regard de la gravité de l’infection et des risques de sa transmission .. Cette quarantaine peut être imposée au domicile ou dans tout autre lieu d’hébergement adapté. Un arrêté a été pris le 30 janvier pour préciser les conditions relatives à la prise en charge des personnes arrivant de zones où ils auraient pu être exposés au nouveau coronavirusArrêté du 30 janvier 2020 relatif à la situation des personnes ayant séjourné dans une zone atteinte par l'épidémie de virus 2019-nCov..
Du fait du souci de ne pas introduire la maladie sur le territoire national en les rapatriant, les ressortissants français évacués de Wuhan ont été placés en quarantaine soit dans les locaux de l’Ecole nationale des officiers de sapeurs-pompiers, soit dans un centre de vacances à Carry-le-Rouet. D’autres pays, dont les Etats-Unis, ont également imposé ce type de mesures. Au Royaume-Uni, après qu’une personne potentiellement infectée en quarantaine a tenté de s’y soustraire, le ministre de la Santé a déclaré le 10 février que le coronavirus représentait une menace grave et imminente pour la santé publique, ce qui permet désormais aux autorités d’imposer de force la mise en quarantaineEd Riley, James Tapsfield, Sam Blanchard, « Police ‘Wearing Hazmat Suits’ will be able to HANDCUFF Suspected Coronavirus Patients and Force them back into Quarantine: Tough New Laws after a Patient Tried to ‘Break out’ from Arrow Park and Total UK Infected Doubles to Eight », Daily Mail, 10 février 2020..
La quarantaine ne doit pas être confondue avec l’isolement, mesure régulièrement mise en œuvre dans les hôpitaux. L’isolement septique vise à éviter la propagation d’un agent infectieux à partir d’un patient infecté ou porteur identifié, tandis qu’un isolement protecteur a pour objectif d’éviter que des patients immunodéprimés ne soient contaminésComité national des infections nosocomiales, Société française d’hygiène hospitalière. Isolement septique. Recommandations pour les établissements de soins. 1998.. Par comparaison, la quarantaine « s’entend de la restriction des activités et/ou de la mise à l’écart des personnes suspectes qui ne sont pas malades ou des bagages, conteneurs, moyens de transport ou marchandises suspects, de façon à prévenir la propagation éventuelle de l’infection ou de la contamination » Règlement sanitaire international (2005)..
La quarantaine imposée dure quatorze jours. D’après de premières observations, la durée d’incubation ne semblait en effet pas dépasser quatorze jours. Si c’est le cas, cette durée est donc suffisante pour détecter un éventuel cas de contaminationPour le SRAS, en France, les personnes infectées avaient été placées en isolement strict, tous les cas possibles devaient être signalés et les personnes contacts étaient placées en quarantaine à leur domicile pendant dix jours, avec un suivi. Il y a eu 437 cas possibles, 7 cas probables, dont un décès.. Une étude chinoise suscite cependant des craintes, ses auteurs suggérant que la durée d’incubation pourrait en réalité aller jusqu’à 24 jours. Ces résultats n’ayant pas été confirmés, l’OMS ne recommande toutefois pas pour le moment d’augmenter la durée de la quarantaine.
Une brève histoire de la quarantaine
Dans les pays occidentaux, pour beaucoup, la quarantaine avait et a encore une résonance historique, associée aux grandes épidémies de peste et de choléra. Il s’agissait d’empêcher les contacts entre les voyageurs et la population, en isolant les premiers sur les navires, à leur domicile ou dans des lieux collectifs. La quarantaine trouve son origine au XIVème siècle, mise en œuvre pour la première fois à Raguse en 1377, puis à Venise en 1403 avant d’être adoptée dans les grands ports de la Méditerranée puis d’Europe. Il s’agissait de lutter contre la peste, importée du bassin oriental de la Méditerranée par voie maritime, en imposant aux bateaux de ne pas accoster pendant trente puis quarante jours. Selon la doctrine d’Hippocrate, le quarantième jour est le dernier jour où des maladies aiguës, telles que la peste, peuvent se déclarer. L’isolement d’une ville ou d’une région entière par la mise en place d’un cordon sanitaire, en réalité imposé par la force militaire, a également déjà été mis en œuvre au cours de l’histoire. Un « mur de la peste » a par exemple été construit pour tenter de juguler l’épidémie de peste partie de Marseille en 1720. L’expression de « cordon sanitaire » a été introduite en 1821. Pour empêcher la propagation de l’épidémie de fièvre jaune qui frappait Barcelone, les autorités françaises ont interdit l’accès des ports aux navires catalans et instauré un cordon de 15 000 hommes dans les Pyrénées.
L’Afrique, une région à risque
La possibilité que l’épidémie de Covid-19 atteigne le continent africain, déjà affecté par des épidémies de rougeole, de paludisme et de maladie à virus Ebola, est une source de préoccupation majeure en raison, notamment, de la fragilité des systèmes de santé de nombre de pays. L’Afrique avait été globalement épargnée lors de la crise du SRAS, avec un seul cas détecté en Afrique du Sud (ou les cas étaient passés inaperçus), mais depuis cette période il y a eu une intensification des échanges commerciaux et migratoires avec la Chine. Entre 2005 et 2017, le nombre de visiteurs chinois est ainsi passé de 31 à 121 millions par anAïssatou Diallo, « Face à l’épidémie de coronavirus, les pays africains adoptent des mesures de prévention », Jeune Afrique, 27 janvier 2020.. Treize pays prioritaires ont ainsi été identifiés par l’OMS en fonction de leurs relations avec la Chine, à savoir l’Éthiopie, le Kenya, et l’Afrique du Sud, principaux pays accueillant des flux de voyageurs, mais aussi l’Algérie, l’Angola, la Côte d’Ivoire, le Ghana, Maurice, le Nigéria, l’Ouganda, la République démocratique du Congo, la Tanzanie et la ZambieBureau régional de l’Afrique, OMS.La Région africaine renforce sa préparation au coronavirus. 5 février 2020..
L’absence de cas ne permet pas d’affirmer que le virus n’est pas présent. Il pourrait en effet ne pas avoir détecté. Malgré un renforcement des systèmes de veille sanitaire et de santé publique dans le contexte post-Ebola, l’accès aux soins peut être limité et les pays ne disposent pas forcément des capacités d’analyse nécessaires. Si des cas suspects sont identifiés, les échantillons doivent être transmis à un laboratoire à l’étrangerLe virus étant émergent, seuls deux laboratoires, en Afrique du Sud et au Sénégal (Institut Pasteur de Dakar), disposaient des réactifs dans un premier temps. L’Union africaine les a désignés comme laboratoires de référence. Des laboratoires au Ghana, à Madagascar, au Nigéria et en Sierra Leone ont acquis une capacité de diagnostic. L’OMS envoie des kits à 29 laboratoires.. Pour répondre aux enjeux liés à la propagation du coronavirus, l’Africa CDC (Africa Centre for Disease Control et Prevention), qui travaille en collaboration avec l’OMS et d’autres partenaires, a établi le 3 février 2020 l’Africa Task Force for Novel Coronavirus (AFCOR)Africa CDC. Africa CDC establishes continent-wide task force to respond to global coronavirus epidemic. 5 février 2020..
Etant donné les lacunes des systèmes de santé, l’accent est mis sur les mesures visant à prévenir l’introduction de la maladie dans les pays en renforçant les contrôles sanitaires dans les aéroports et les ports. L’existence de personnes infectées asymptomatiques et la possible transmission du virus pendant la phase d’incubation affaiblissent toutefois en partie l’efficacité de cette approche. Les autres mesures incluent la suspension des liaisons aériennes avec la Chine par certaines compagnies aériennes, le refus de délivrance de visas aux ressortissants chinois et le cas échéant la mise en quarantaine des cas suspects.
***
Le nouveau Covid-19, comme chaque émergence virale à l’origine de flambées épidémiques, ravive le spectre d’une pandémie aux conséquences majeures et la réponse constitue toujours un véritable défi pour la communauté internationale. La gestion des crises liées aux maladies infectieuses et la communication représentent un exercice complexe pour les autorités nationales, pouvant facilement être accusées a posteriori d’avoir réagi de façon disproportionnée ou au contraire d’avoir sous-estimé les risques. L’étude des crises passées est indispensable, les enseignements permettant d’améliorer les dispositifs de prévention et de réponse. Néanmoins, chaque situation est spécifique et de multiples facteurs intrinsèques et extrinsèques vont avoir un impact sur la dynamique de propagation de la maladie, incluant entre autres les caractéristiques propres au virus, la mise en œuvre de mesures préventives, l’efficacité des dispositifs de veille sanitaire et d’alerte, et la qualité des systèmes de soins. Des déterminants politiques, sociaux, religieux ou culturels peuvent également avoir une incidence sur la réponse. La situation causée par Covid-19 est évolutive. Les équipes de recherche sont mobilisées au niveau international pour arriver à lever les incertitudes concernant le coronavirus, mieux connaître l’épidémiologie et tenter de modéliser sa propagation. La course à la mise au point d’un vaccin est lancée. Il n’est pas possible à ce stade de déterminer l’impact sur la diffusion du virus que les mesures sans précédents adoptées par la Chine ont pu avoir ou de prédire l’ampleur que prendra l’épidémie au niveau mondial. Une analyse rétrospective contextualisée de l’efficacité des stratégies de contrôle de l’épidémie sera indispensable.